Frührepolarisation (Early Repolarization Pattern) ist ein besonders bei jungen Männern häufiges EKG-Phänomen. Der Begriff ist nicht einheitlich definiert, wird aber meist für ST-Hebungen mit J-Wellen am Ende des QRS-Komplexes besonders in den inferolateralen Ableitungen verwandt.
Ich glaube, es gibt wenige Befunde in der Kardiologie, die so mehrdeutig sind wie ST-Hebungen im EKG. Das Spektrum möglicher Ursachen reicht von der gutartigen Normvariante bis hin zum ST-Hebungsinfarkt (STEMI). Interpretationshilfen bei Patienten mit Brustschmerzen habe ich unter ST-Hebung V2/V3 und Terminal QRS Distortion schon mal beschrieben. Dieser Beitrag hingegen soll für einen anderen Aspekt von ST-Hebungen sensibilisieren: Das mögliche Risiko für den plötzlichen Herztod.
Fiktives Beipiel
Kommt ein 32-jähriger Mann in die Notaufnahme, weil er etwa 5 Min. nach einem Fußballspiel im Sitzen für 2-3 Sekunden Palpitationen spürte und dann synkopiert ist. Er bietet dieses EKG:
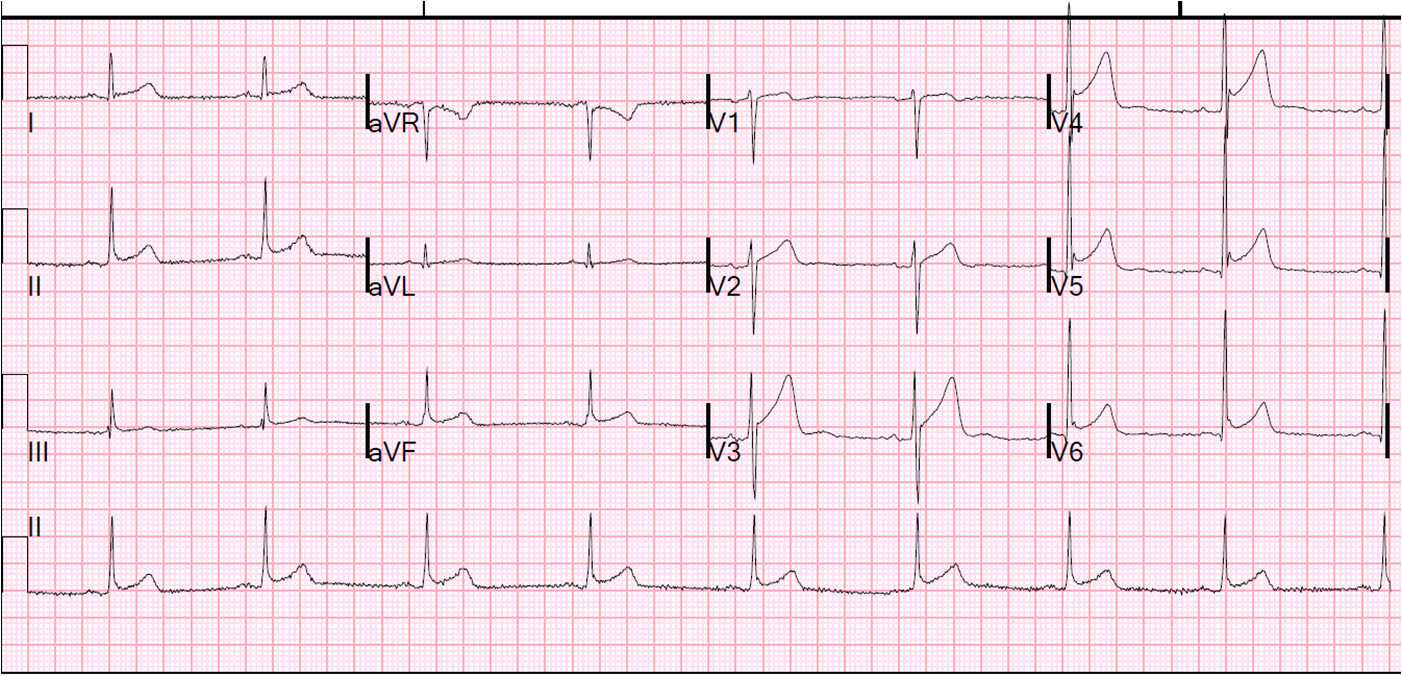
Wir sehen ST-Hebungen in mehreren Ableitungen, konkavbogig in V3-6, mit einer J-Welle in V4-6 und „slurring“ am J-Punkt in II, III und aVF, keine reziproken ST-Senkungen, keine PQ-Senkung und keine QT-Verlängerung. Wie interpretieren wir das EKG in diesem Zusammenhang und wie gehen wir vor?
Frührepolarisation im Kontext von Synkope oder Präsynkope
 Damit sind wir bei der zentralen Aussage dieser Abhandlung: Ein Frührepolarisations-EKG bei Patienten mit Synkope oder Präsynkope ist eine der Red Flags in der Notfallmedizin, die nicht übersehen werden sollte. Es ist eines der klinischen Merkmale, das bei der ersten Evaluation eine kardiale Ursache der Synkope nahelegt (ESC-Leitlinie Synkope 2018).
Damit sind wir bei der zentralen Aussage dieser Abhandlung: Ein Frührepolarisations-EKG bei Patienten mit Synkope oder Präsynkope ist eine der Red Flags in der Notfallmedizin, die nicht übersehen werden sollte. Es ist eines der klinischen Merkmale, das bei der ersten Evaluation eine kardiale Ursache der Synkope nahelegt (ESC-Leitlinie Synkope 2018).
Wenn die Anamnese zudem ein major high risk feature aufweist, so wie hier die Palpitationen vor Eintritt der Synkope, ist eine detaillierte Diagnostik zur Abschätzung des Arrhythmie-Risikos erforderlich.
Systematik und Nomenklatur
Die Systematik der Frührepolarisation ist noch nicht vereinheitlicht. Das Phänomen ist zwar nicht neu und nicht selten, hat aber einige Jahrzehnte als „benigne Frührepolarisation“ oder „Junge-Männer-EKG“ eher wenig Beachtung gefunden. Erst Ende der 2000er-Jahre wurde zunehmend klar, dass in Einzelfällen ein ernstzunehmendes Risiko für einen plötzlichen Herztod besteht. Seither nehmen die Bemühungen um eine einheitliche Nomenklatur merklich zu, bislang noch nicht mit abschließendem Erfolg.
Noch haben wir es mit zwei unterschiedlichen, jeweils aber hochrangig publizierten Definitionen von Frührepolarisation zu tun: Einerseits und häufiger zu Grunde gelegt 2015 von Macfarlane und andererseits 2016 von Patton als Scientific Statement der AHA.
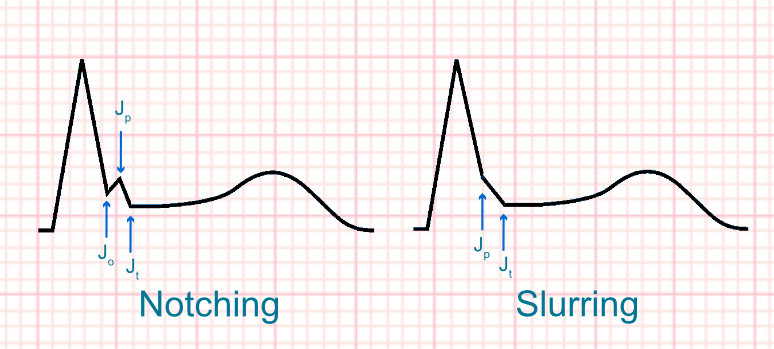
Jp = J peak
Jt = J termination
- Notching (vollständig oberhalb der Nulllinie) oder Slurring (Beginn oberhalb der Nulllinie) am absteigenden Schenkel einer prominenten R-Zacke und
- Jp ≥0.1 mV in mindestens 2 benachbarten Ableitungen außer V1-3 und
- QRS-Breite <120 ms.
Definition nach Patton
Early Repolarization ist ein Oberbegriff für
- ST-Hebung in Abwesenheit von Brustschmerz oder
- Slurring oder
- Notching am terminalen QRS-Komplex.
Klinische Bedeutung
Sehr wohl Konsequenzen hat die Frührepolarisation allerdings nach einem überlebten plötzlichen Herztod oder bei anhaltenden VT. Dann sprechen wir vom Early Repolarization Syndrome oder ERS. Es wird zu den J-Wellen-Erkrankungen gerechnet, ähnelt dem Brugada-Syndrom, ist vermutlich genetisch determiniert und wahrscheinlich eine Ionenkanal-Anomalie. Hier ist dann die Implantation eines ICD empfohlen (ESC 2015 und AHA/ACC/HRS 2017).
Schwierig ist die Einschätzung von Patienten wie in unserem Beispiel, wenn Hinweise auf gravierende Rhythmusstörungen vorliegen, aber weder Kammerflimmern noch anhaltende VT dokumentiert sind. Bei bestimmten Risiko-Konstellationen (Synkope + Blutsverwandter mit ERS, prominente J-Wellen oder horizontal/deszendierende ST-Strecke + Blutsverwandter mit plötzlichem Herztod in jungen Jahren) kann eine ICD-Implantation erwogen werden (IIb-Indikation), bei allen anderen sollte die Synkopen-Ätiologie mit allen Mitteln aufgeklärt werden (Event-Recorder, Belastungs- und/oder Ajmalintest etc.).